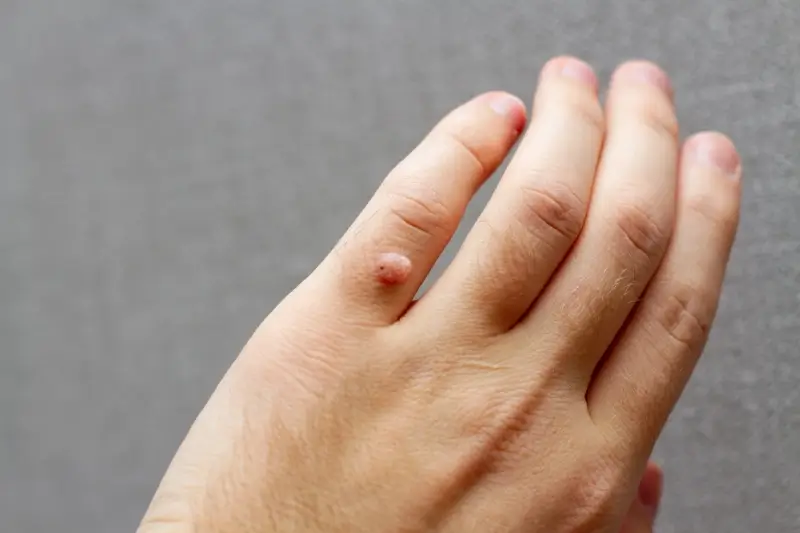
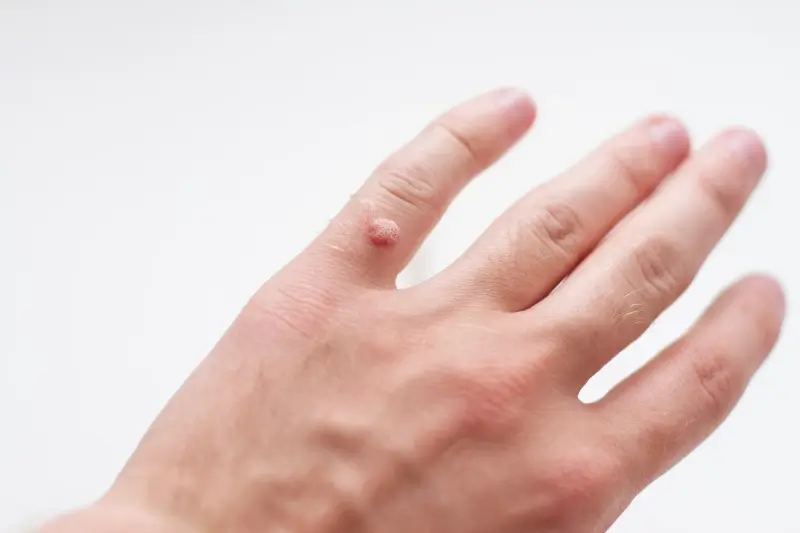
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich pojawienie się jest zazwyczaj związane z kontaktem z wirusem brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Wirus ten jest niezwykle rozpowszechniony i istnieje wiele jego typów, z których niektóre odpowiadają za powstawanie kurzajek na różnych częściach ciała. Infekcja HPV jest zazwyczaj łagodna i często ustępuje samoistnie, jednak może być uciążliwa i nieestetyczna.
Rozpoznanie kurzajki nie jest zazwyczaj trudne. Charakteryzuje się ona szorstką, nierówną powierzchnią, która może być lekko wypukła. Kolor kurzajki może być zbliżony do naturalnego koloru skóry, ale czasem przybiera odcień szary, biały, różowy lub brązowy. Wielkość kurzajek jest bardzo zmienna – od pojedynczych, niewielkich zmian po większe skupiska. Czasami można zauważyć drobne, czarne punkciki na powierzchni kurzajki, które są w rzeczywistości zatkanymi naczyniami krwionośnymi. Lokalizacja kurzajek jest również różnorodna, najczęściej pojawiają się na dłoniach, palcach, stopach, a także na łokciach i kolanach. Na stopach kurzajki mogą przyjmować formę brodawek mozaikowych, gdzie wiele małych zmian zrasta się w jedną większą, bolesną zmianę, która często wrasta do wewnątrz.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona, pieprzyki czy odciski. Odciski zazwyczaj powstają w wyniku długotrwałego ucisku i charakteryzują się gładką powierzchnią oraz obecnością warstwy zrogowaciałego naskórka. Znamiona i pieprzyki to zazwyczaj zmiany barwnikowe, które mają bardziej jednolitą strukturę i kolor. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaproponuje odpowiednie leczenie.
Wirus HPV jako główna przyczyna powstawania kurzajek
Głównym sprawcą kurzajek jest wspomniany już wirus brodawczaka ludzkiego (HPV). Istnieje ponad sto typów tego wirusa, z których około 60-70 typów jest odpowiedzialnych za powstawanie zmian skórnych, w tym kurzajek. Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi przedmiotami, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych. Okres inkubacji wirusa może być różny – od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się kurzajki może minąć sporo czasu.
Wirus HPV wnika do naskórka przez drobne skaleczenia, otarcia lub pęknięcia skóry. Po wniknięciu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i rozwoju zmian skórnych, które obserwujemy jako kurzajki. Warto podkreślić, że nie każda ekspozycja na wirusa HPV skutkuje pojawieniem się kurzajki. Odporność organizmu, stan skóry oraz typ wirusa odgrywają kluczową rolę w tym, czy infekcja rozwinie się i objawi w postaci brodawki. Niektóre osoby mogą być nosicielami wirusa HPV, nie wykazując żadnych objawów w postaci kurzajek, ale jednocześnie mogą zarażać innych.
Szczególnie narażone na zakażenie wirusem HPV są osoby z osłabionym układem odpornościowym, na przykład osoby chore na AIDS, przyjmujące leki immunosupresyjne po przeszczepach narządów, czy też osoby zmagające się z chorobami przewlekłymi. Również dzieci, ze względu na bardziej delikatną skórę i częstszy kontakt z różnymi powierzchniami, są bardziej podatne na infekcje HPV. Ważne jest, aby pamiętać o higienie i unikać dzielenia się przedmiotami osobistego użytku, które mogą być źródłem zakażenia.
Czynniki sprzyjające rozwojowi kurzajek i ich przenoszeniu

Osłabiony układ odpornościowy jest kolejnym kluczowym czynnikiem. Gdy organizm nie jest w stanie skutecznie zwalczać infekcji, wirus HPV ma ułatwione zadanie w namnażaniu się i wywoływaniu zmian skórnych. Stres, niedobory żywieniowe, brak snu czy choroby przewlekłe mogą wpływać na obniżenie odporności. Uszkodzona skóra, np. przez skaleczenia, zadrapania, ukąszenia owadów czy otarcia, stanowi łatwiejszą drogę wejścia dla wirusa do organizmu.
- Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, maszynki do golenia czy obuwie, może prowadzić do przeniesienia wirusa.
- Chodzenie boso w miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak baseny czy sauny, zwiększa prawdopodobieństwo kontaktu z wirusem.
- Częste moczenie skóry, na przykład podczas długich kąpieli lub pracy w wilgotnym środowisku, może osłabiać jej barierę ochronną i ułatwiać wniknięcie wirusa.
- Drapanie lub skubanie istniejących kurzajek może prowadzić do rozsiewania wirusa na inne obszary skóry.
- Noszenie ciasnego, nieprzewiewnego obuwia, szczególnie w połączeniu z nadmiernym poceniem się stóp, sprzyja powstawaniu kurzajek na stopach.
Ważne jest, aby być świadomym tych czynników i podejmować odpowiednie środki zapobiegawcze, aby zminimalizować ryzyko zakażenia i rozprzestrzeniania się kurzajek. Dbanie o higienę, wzmacnianie odporności i ochrona skóry przed uszkodzeniami to kluczowe elementy profilaktyki.
Rodzaje kurzajek w zależności od miejsca występowania na ciele
Kurzajki mogą przybierać różne formy w zależności od tego, gdzie pojawiają się na ciele. Ta różnorodność wynika częściowo z odmiennych warunków panujących na skórze w różnych miejscach oraz z typów wirusa HPV, które preferują określone obszary. Zrozumienie tych różnic jest pomocne w diagnozowaniu i leczeniu.
Najczęściej spotykanym typem są kurzajki zwykłe (verruca vulgaris), które zazwyczaj pojawiają się na dłoniach i palcach. Mają one charakterystyczną, szorstką i nierówną powierzchnię, często przypominającą kalafiora. Mogą występować pojedynczo lub w skupiskach.
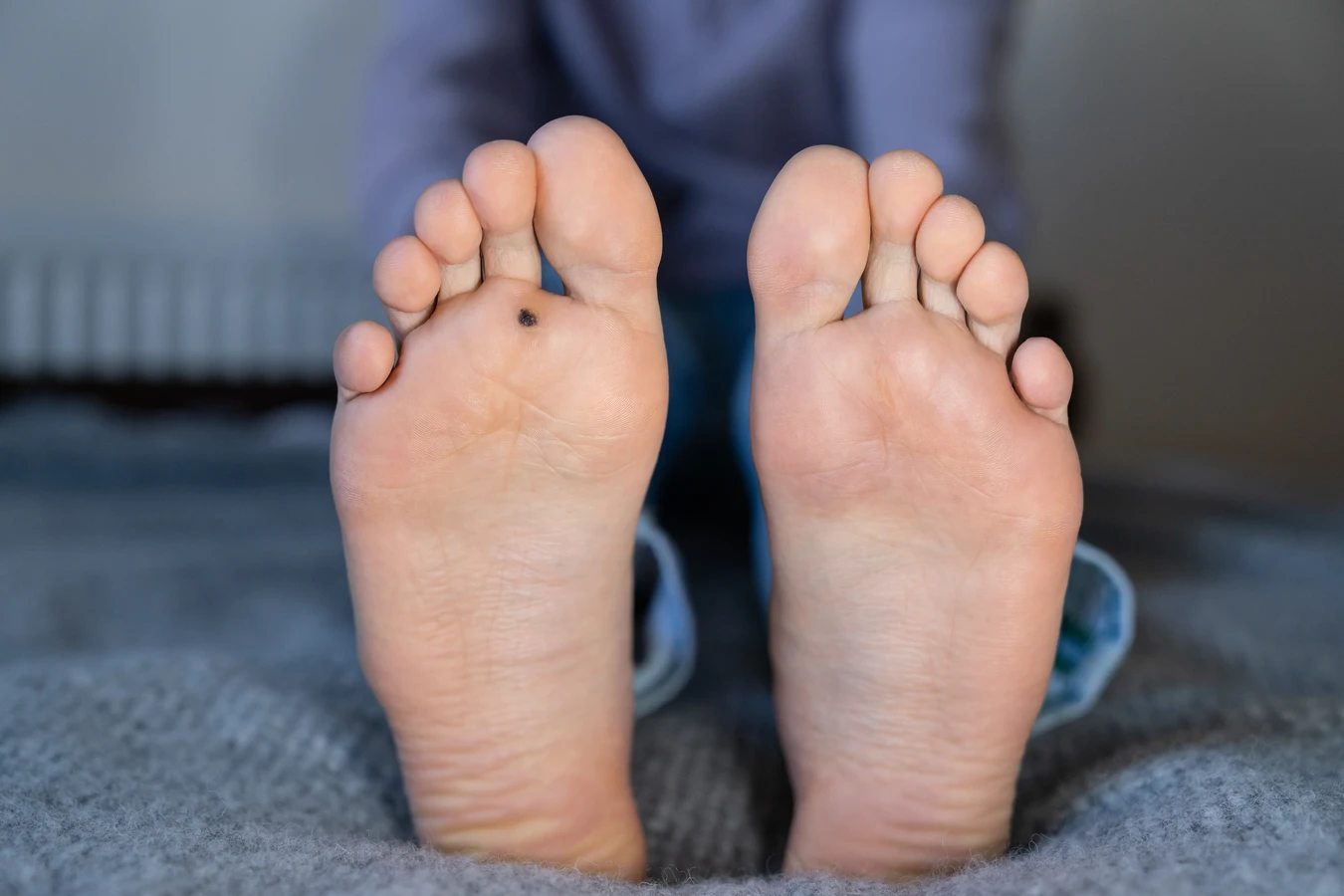
Kurzajki na stopach, znane jako brodawki podeszwowe (verruca plantaris), mają nieco inną specyfikę. Ze względu na ucisk podczas chodzenia, często wrastają do wnętrza skóry, co może powodować ból. Mogą przyjmować formę pojedynczej, dużej zmiany lub brodawek mozaikowych, czyli wielu mniejszych zmian zrastających się w jedną większą powierzchnię. Na powierzchni brodawek podeszwowych często widoczne są czarne punkciki – są to zatkane naczynia krwionośne.
Kurzajki płaskie (verruca plana) charakteryzują się gładką, lekko wypukłą powierzchnią i zazwyczaj mają kolor skóry lub są lekko brązowawe. Częściej pojawiają się na twarzy, szyi, dłoniach i kolanach, zwłaszcza u dzieci. Ze względu na lokalizację na twarzy, mogą być bardziej widoczne i estetycznie uciążliwe.
Rzadziej spotykane są kurzajki nitkowate (verruca filiformis), które przybierają postać cienkich, długich wyrostków. Zazwyczaj pojawiają się na szyi, powiekach lub w okolicy ust. Są one często wynikiem infekcji przez specyficzne typy wirusa HPV i mogą być bardziej podatne na rozprzestrzenianie się poprzez dotyk.
W niektórych przypadkach kurzajki mogą pojawiać się również w okolicy narządów płciowych, są to tzw. kłykciny kończyste. Są one przenoszone drogą płciową i wymagają specjalistycznego leczenia, często prowadzonego przez lekarza ginekologa lub urologa. Powstawanie kłykcin kończystych jest związane z innymi typami wirusa HPV niż te powodujące typowe kurzajki skórne.
Sposoby zapobiegania kurzajkom i minimalizowania ryzyka nawrotów
Chociaż całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne, istnieją skuteczne sposoby, aby zapobiegać powstawaniu kurzajek i minimalizować szanse ich nawrotu. Kluczowe znaczenie ma świadomość zagrożeń i stosowanie odpowiednich środków higienicznych, zwłaszcza w miejscach publicznych.
Podstawą profilaktyki jest unikanie bezpośredniego kontaktu skóry z potencjalnie zakażonymi powierzchniami. W miejscach takich jak baseny, sauny, siłownie, szatnie czy toalety publiczne, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z podłogą, na której mogą znajdować się wirusy.
Należy również unikać korzystania z tych samych przedmiotów osobistego użytku co inne osoby. Dotyczy to ręczników, maszynek do golenia, obuwia, a nawet pilniczków do paznokci. Dzielenie się tymi przedmiotami stanowi bezpośrednią drogę przeniesienia wirusa.
Dbanie o higienę dłoni jest niezwykle ważne. Regularne mycie rąk wodą z mydłem pomaga usunąć potencjalne wirusy z powierzchni skóry. W sytuacjach, gdy dostęp do bieżącej wody jest ograniczony, można stosować żele antybakteryjne.
- Utrzymanie skóry w dobrej kondycji, nawilżonej i wolnej od drobnych skaleczeń czy otarć, stanowi naturalną barierę ochronną przed wirusami.
- W przypadku obecności kurzajek, należy unikać ich drapania, skubania czy wycinania, ponieważ może to prowadzić do rozsiewania wirusa na inne części ciała.
- Wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu może pomóc w skuteczniejszym zwalczaniu infekcji wirusowych.
- Jeśli mamy do czynienia z kurzajkami na stopach, ważne jest noszenie przewiewnego obuwia i odpowiednich skarpet, aby ograniczyć nadmierne pocenie się stóp.
- W przypadku osób, które często zmagają się z nawracającymi kurzajkami, warto skonsultować się z lekarzem w celu zbadania potencjalnych przyczyn osłabienia odporności lub innych czynników sprzyjających infekcjom.
W przypadku osób z osłabionym układem odpornościowym, na przykład po przeszczepach narządów lub z chorobami autoimmunologicznymi, profilaktyka powinna być szczególnie rygorystyczna. W takich sytuacjach, nawet niewielkie zakażenie może stanowić poważniejsze ryzyko.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i często ustępuje samoistnie, istnieją sytuacje, w których konsultacja z lekarzem staje się niezbędna. Szybka diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom, zmniejszyć dyskomfort i zapobiec rozprzestrzenianiu się infekcji.
Jeśli kurzajki pojawią się na twarzy, w okolicy narządów płciowych lub w miejscach drażliwych, takich jak okolice oczu czy ust, należy niezwłocznie zgłosić się do lekarza. Zmiany w tych obszarach mogą być bardziej bolesne, trudniejsze w leczeniu i mogą wymagać specjalistycznej interwencji. Brodawki płciowe, czyli kłykciny kończyste, wymagają profesjonalnego leczenia ze względu na ryzyko przenoszenia drogą płciową i potencjalne powikłania.
Ważne jest, aby skonsultować się z lekarzem, jeśli kurzajki są bolesne, szybko się rozrastają, krwawią lub zmieniają kolor. Takie objawy mogą sugerować inne schorzenia skórne lub powikłania infekcji wirusowej. Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby chore na cukrzycę lub HIV. U tych pacjentów infekcje wirusowe mogą mieć cięższy przebieg i wymagać bardziej intensywnego leczenia.
Jeśli domowe metody leczenia kurzajek nie przynoszą rezultatów po kilku tygodniach lub miesiącach, warto zasięgnąć porady lekarskiej. Istnieje wiele profesjonalnych metod leczenia, które mogą być skuteczniejsze od preparatów dostępnych bez recepty. Lekarz dermatolog może zaproponować krioterapię (wymrażanie), elektrokoagulację (wypalanie), laseroterapię lub zastosowanie silniejszych preparatów chemicznych.
- W przypadku wątpliwości co do charakteru zmiany skórnej, czy jest to kurzajka, odcisk, czy inne schorzenie, lekarz postawi prawidłową diagnozę.
- Jeśli kurzajki są liczne i rozprzestrzeniają się na duże obszary ciała, lekarz może ocenić przyczynę i zalecić odpowiednią terapię.
- U dzieci, zwłaszcza jeśli kurzajki są uciążliwe lub powodują dyskomfort, warto skonsultować się z pediatrą lub dermatologiem.
- Jeśli po leczeniu kurzajka nawraca, lekarz może pomóc zidentyfikować czynniki sprzyjające nawrotom i zaproponować strategię zapobiegawczą.
- W przypadku podejrzenia innych problemów skórnych, które mogą być mylone z kurzajkami, konsultacja lekarska jest kluczowa dla właściwego rozpoznania.
Pamiętaj, że samodiagnostyka i leczenie mogą być nieskuteczne lub nawet szkodliwe. Profesjonalna ocena medyczna zapewnia bezpieczeństwo i skuteczność terapii.
„`